ناباروری در مردان
آنچه در این مقاله مطالعه می کنید:
تقریباً از هر 7 زوج، 1 زوج نابارور هستند، به این معنی که با وجود داشتن رابطه جنسی مکرر برای یک سال یا بیشتر، نتوانسته اند بچه دار شوند. البته باید توجه داشت که احتمال ناباروری در مردان کمتر از زنان است.
ناباروری مردان می تواند ناشی از تولید کم اسپرم، عملکرد غیرطبیعی اسپرم یا انسداد باشد. بیماری ها و انتخاب شیوه زندگی ممکن است در ناباروری مردان نقش داشته باشند.
ناباروری و ناتوانی در بچه دار شدن می تواند استرس زا و خسته کننده باشد، ولی با روش های درمانی ممکن است قابل درمان باشد.
علائم ناباروری
نشانه اصلی ناباروری مردان ناتوانی در بچه دار شدن است. ممکن است هیچ علامت یا نشانه واضح دیگری وجود نداشته باشد.
با این حال، در برخی موارد، یک مشکل زمینهای مانند اختلال ارثی، عدم تعادل هورمونی، گشاد شدن سیاهرگهای اطراف بیضه یا شرایطی که عبور اسپرم را مسدود میکند، علائم و نشانههایی را ایجاد میکند. علائم و نشانه هایی که ممکن است فرد متوجه شود عبارتند از:
- اختلال در عملکرد جنسی؛ به عنوان مثال، مشکل در انزال یا حجم کم مایعات انزالی، کاهش میل جنسی، یا مشکل در حفظ نعوظ (اختلال نعوظ)
- درد، تورم یا توده در ناحیه بیضه
- عفونت های تنفسی مکرر
- نداشتن حس بویایی
- رشد غیر طبیعی سینه (ژنیکوماستی)
- کاهش موی صورت یا بدن یا سایر علائم ناهنجاری کروموزومی یا هورمونی
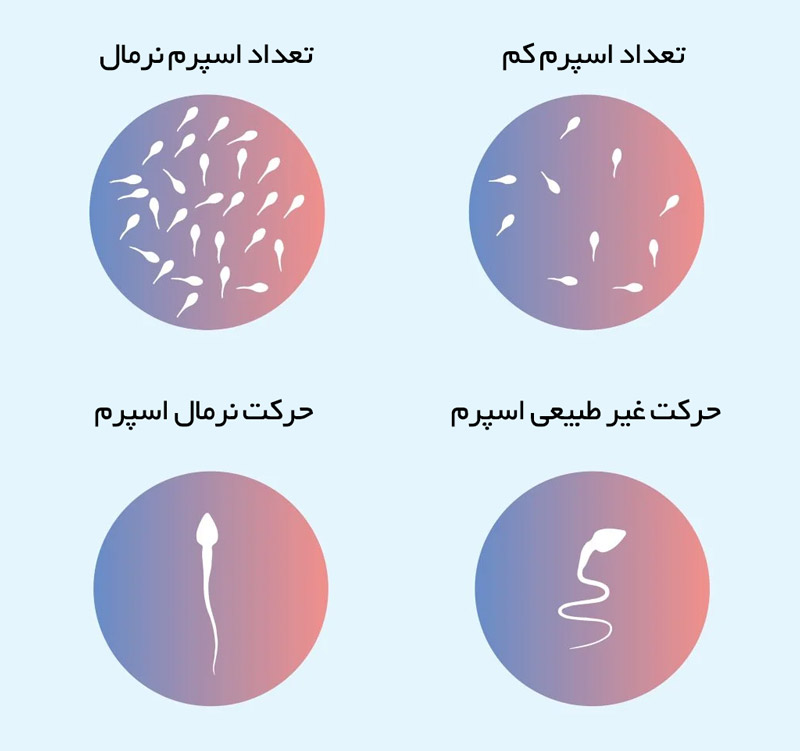
- تعداد اسپرم کمتر از حد طبیعی (کمتر از 15 میلیون اسپرم در هر میلی لیتر مایع منی یا تعداد کل اسپرم کمتر از 39 میلیون در هر انزال)
علت ناباروری مردان چیست؟
برای شرح علت ناباروری، ابتدا به شرح فرآیند باروری در مردان می پردازیم. برای باردار شدن شریک زندگی، موارد زیر باید انجام شود:
- فرد باید اسپرم سالم تولید کنید؛ در ابتدا، این شامل رشد و تشکیل اندام های تناسلی مردانه در دوران بلوغ است. حداقل یکی از بیضه های فرد باید به درستی کار کند و بدن باید تستوسترون و سایر هورمون ها را برای تحریک و حفظ اسپرم تولید کند.
- اسپرم باید به داخل مایع منی منتقل شود؛ هنگامی که اسپرم در بیضه ها تولید می شود، لوله هایی ظریف آنها را حمل می کنند تا زمانی که با مایع منی مخلوط شوند و از آلت تناسلی خارج شوند.
- باید اسپرم کافی در مایع منی وجود داشته باشد؛ اگر تعداد اسپرم در مایع منی کم باشد، احتمال اینکه یکی از اسپرم ها تخمک همسر را بارور کند، کاهش می یابد. منظور از تعداد کم اسپرم، کمتر از 15 میلیون اسپرم در هر میلی لیتر منی یا کمتر از 39 میلیون در هر انزال می باشد.
- اسپرم باید عملکرد و قادر به حرکت باشد؛ اگر حرکت یا عملکرد اسپرم غیرطبیعی باشد، ممکن است اسپرم نتواند به تخمک همسر برسد یا به آن نفوذ کند.
1)علت های پزشکی که سبب ناباروری در مرد می شود
علت های پزشکی و بیماری هایی که می تواند منجر به ناباروری در مردان گردد، عبارت است از:
- واریکوسل: از شایع ترین علت های ناباروری در مردان است که در اغلب موارد قابل درمان است. واریکوسل منجر به کاهش کمیت و کیفیت اسپرم می شود.
- عفونت: برخی از عفونتها میتوانند در تولید اسپرم یا سلامت اسپرم اختلال ایجاد کنند یا منجر به ایجاد زخم و انسداد عبور اسپرم گردند. این عفونت ها شامل التهاب اپیدیدیم (اپیدیدیمیت) یا بیضه ها (اورکیت) و برخی از عفونت های مقاربتی، از جمله سوزاک یا ایدز HIV است. اگرچه برخی از عفونتها میتوانند منجر به آسیب دائمی بیضه شوند، اما در اغلب موارد اسپرم قابل بازیابی است.
- اختلال در انزال: انزال رتروگراد یا انزال معکوس زمانی اتفاق می افتد که منی در حین ارگاسم به جای بیرون آمدن از نوک آلت تناسلی، وارد مثانه شود. بیماریهای مختلفی میتوانند باعث انزال معکوس شوند؛ از جمله دیابت، آسیب ستون فقرات، عوارض مصرف داروها، عوارض جراحی های مثانه، پروستات یا مجرای ادرار.
- آنتی بادی های ضد اسپرم: آنتی بادی های ضد اسپرم، سلول های سیستم ایمنی هستند که به اشتباه اسپرم ها را به عنوان مهاجمان مضر شناسایی کرده و به آن ها حمله می کنند و سعی در از بین بردن آنها دارند.
- سرطان ها و تومورها: سرطان ها و تومورهای بدخیم می توانند مستقیماً از طریق غدد ترشح کننده هورمون های مربوط به تولید مثل مانند غده هیپوفیز بر اندام های تناسلی مردان تأثیر بگذارند. در برخی موارد، جراحی، پرتودرمانی یا شیمی درمانی برای درمان تومورها می تواند تاثیرات منفی بر باروری مردان داشته باشد.
- بیضه نزول نکرده: در برخی از مردان، در طول رشد جنین، یک یا هر دو بیضه از شکم به داخل کیسه ای که معمولاً حاوی بیضه ها است (کیسه بیضه) نزول نمی کند. احتمال کاهش باروری در مردانی که بیضه نزول نکرده دارند، بیشتر است.
- عدم تعادل هورمونی: ناباروری می تواند ناشی از اختلال در عملکرد بیضه ها یا ناهنجاری هایی باشد که بر سایر سیستم های هورمونی از جمله هیپوتالاموس، هیپوفیز، تیروئید و غدد فوق کلیوی تأثیر می گذارد. تستوسترون پایین (هیپوگنادیسم مردانه) و سایر مشکلات هورمونی می تواند بر ناباروری مردان تاثیر بگذارد.
- انسداد در لوله های انتقال اسپرم: لوله های انتقال اسپرم می توانند به دلایل مختلف مسدود شوند؛ از جمله دلایل مسدود شدن این لوله ها می توان به آسیب ناخواسته ناشی از جراحی، عفونت های دستگاه ادراری، ضربه یا تروما اشاره کرد. انسداد می تواند در داخل بیضه، در لوله هایی که بیضه را تخلیه می کنند، در اپیدیدیم، در مجرای دفران، نزدیک مجاری انزال یا در مجرای ادرار رخ دهد.
- اختلالات جنسی: اختلال نعوظ، زود انزالی و مشکلات روانی و عاطفی می تواند در رابطه جنسی و درنتیجه باروری مردان اختلال ایجاد میکند.
- عوارض مصرف داروها: درمان جایگزین تستوسترون، استفاده طولانی مدت از استروئیدهای آنابولیک، داروهای سرطان (شیمی درمانی)، برخی از داروهای زخم معده، برخی داروهای آرتریت و برخی داروهای دیگر می توانند تولید اسپرم را مختل کرده و باروری مردان را کاهش دهند.
2)علل محیطی که بر باروری مردان تاثیر می گذارد
قرار گرفتن بیش از حد در معرض برخی از عناصر محیطی مانند گرما، سموم و مواد شیمیایی می تواند تولید اسپرم یا عملکرد اسپرم را مختل کند. از جمله ی این عناصر محیطی می توان به موارد زیر اشاره کرد:
- مواد شیمیایی صنعتی: قرار گرفتن طولانی مدت در معرض برخی از مواد شیمیایی مانند انواع سم آفت کش، حلال های آلی و ترکیبات رنگ آمیزی ممکن است منجر به کاهش تعداد اسپرم گردد.
- قرار گرفتن در معرض فلزات سنگین: قرار گرفتن در معرض سرب یا سایر فلزات سنگین نیز ممکن است باعث ناباروری شود.
- قرار گرفتن در معرض اشعه ایکس: قرار گرفتن در معرض این اشعه می تواند تولید اسپرم را کاهش دهد، اگرچه در اغلب موارد به حالت عادی باز می گردد. دوزهای بالای تابش، می تواند باعث کاهش تولید اسپرم برای همیشه شود.
- گرم شدن بیش از حد بیضه ها: دمای بالا ممکن است تولید و عملکرد اسپرم را مختل کند. اگرچه مطالعات محدود و بی نتیجه هستند، اما استفاده مکرر از سونا یا جکوزی، نشستن طولانی مدت، پوشیدن لباس های تنگبرای مدت طولانی نیز ممکن است دمای کیسه بیضه شما را افزایش دهد و تولید اسپرم را اندکی کاهش دهد.
3)سبک زندگی و تاثیر بر ناباروری
سبک زندگی ناسالم نیز می تواند بر باروری مردان تاثیر منفی بگذارد. به عبارتی دیگر، برخی دیگر از علل ناباروری مردان عبارتند از:
- مصرف مکمل های بدنسازی: استروئیدهای آنابولیک که برای تحریک قدرت و رشد عضلانی مصرف می شوند، می توانند باعث کوچک شدن بیضه ها و در نتیجه کاهش تولید اسپرم شوند.
- مصرف موارد مخدر: مصرف مواد مخدر ممکن است به طور موقت تعداد و کیفیت اسپرم شما را کاهش دهد.
- مصرف الکل: مصرف بیش از حد الکل می تواند سطح تستوسترون را کاهش دهد و باعث اختلال نعوظ و کاهش تولید اسپرم شود. همچنین بیماری کبد ناشی از مصرف زیاد الکل نیز ممکن است منجر به مشکلات باروری شود.
- سیگار کشیدن: مردان سیگاری ممکن است تعداد اسپرم کمتری نسبت به افرادی که سیگار نمیکشند، داشته باشند.
- چاقی واضافه وزن: چاقی می تواند با تأثیر مستقیم بر خود اسپرم و همچنین تغییرات هورمونی باعث کاهش باروری مردان شود.
عوارض ناباروری
عوارض ناباروری مردان می تواند شامل موارد زیر باشد:
- استرس و مشکلات روابط زناشویی به علت ناتوانی در داشتن فرزند
- افزایش خطر ابتلا به سرطان بیضه، سرطان روده بزرگ و سرطان پروستات
تشخیص ناباروری
ناباروری بین زوج ها معمولاً بیش از یک علت دارد. بنابراین به احتمال زیاد هم مرد و هم زن باید به پزشک مراجعه کنند. ممکن است برای تعیین علت ناباروری چندین آزمایش توسط پزشک تجویز شود که در در اغلب موارد، بیش از یک علت برای ناباروری شناسایی می شود.
روش های تشخیص مشکلات ناباروری مردان معمولا شامل موارد زیر است:
- معاینه فیزیکی بیمار و سابقه پزشکی: این معاینه شامل معاینه اندام تناسلی و پرسیدن سوال در مورد هر گونه بیماری ارثی، بیماری زمینه و سابقه بیماری، جراحات یا عوارض جراحی هایی است که می تواند بر باروری تاثیر بگذارد.
- تجزیه و تحلیل مایع منی: آزمایشگاه تعداد اسپرمهای موجود در مایع منی را اندازهگیری می کند و هرگونه ناهنجاری در شکل (مورفولوژی) و حرکت اسپرم را بررسی می کند. آزمایشگاه همچنین با بررسی مایع منی می تواند وجود عفونت را مشخص کند.
در اغلب موارد تعداد اسپرم ها به طور قابل توجهی از یک نمونه به نمونه دیگر تغییر می کند. در بیشتر موارد، چندین آزمایش آنالیز مایع منی در یک دوره زمانی انجام می شود تا از نتایج دقیق اطمینان حاصل شود. اگر تجزیه و تحلیل اسپرم نرمال باشد، پزشک احتمالاً قبل از انجام هر گونه آزمایش ناباروری مردانه، آزمایش کامل همسر را توصیه می کند.
پزشک ممکن است آزمایشهای تکمیلی را برای کمک به شناسایی علت ناباروری توصیه کند. این آزمایش ها می تواند شامل موارد زیر باشد:
- سونوگرافی بیضه: در این آزمایش از امواج صوتی با فرکانس بالا برای تولید تصاویر درون بدن استفاده می شود. سونوگرافی کیسه بیضه می تواند به پزشک در تشخیص واریکوسل و سایر مشکلات بیضه کمک می کند.
- سونوگرافی ترانس رکتال: پزشک به کمک این سونوگرافی به بررسی پروستات می پردازد و انسداد لوله های حامل مایع منی را مشخص می کند.
- آزمایش هورمونی: هورمون های تولید شده توسط غده هیپوفیز، هیپوتالاموس و بیضه ها نقش کلیدی در رشد جنسی و تولید اسپرم دارند. پزشک با بررسی آزمایش خون، سطح تستوسترون و سایر هورمون ها را اندازه گیری می کند.
- آزمایش ادرار پس از انزال: وجود اسپرم در ادرار می تواند نشان دهد که اسپرم در حین انزال به جای خروج از آلت تناسلی به سمت عقب به داخل مثانه حرکت می کند (انزال معکوس یا رتروگراد) یا خیر.
- آزمایشات ژنتیکی: هنگامی که غلظت اسپرم بسیار کم است، ممکن است یک علت ژنتیکی وجود داشته باشد. آزمایش خون می تواند نشان دهد که آیا تغییرات ظریفی در کروموزوم Y وجود دارد یا خیر (نشانه ای از یک ناهنجاری ژنتیکی). این آزمایش ژنتیک ممکن است برای تشخیص سندرم های مادرزادی یا ارثی مختلف تجویز شود.
- بیوپسی بیضه: این آزمایش شامل برداشتن نمونه ها از بیضه با سوزن است. اگر نتایج بیوپسی بیضه نشان دهد که تولید اسپرم طبیعی است، مشکل بیمار احتمالاً ناشی از انسداد یا مشکل دیگری در حرکت اسپرم است.
- تست عملکرد اسپرم: تعدادی از آزمایشها را میتوان برای بررسی میزان زنده ماندن اسپرمها پس از انزال، میزان نفوذ آنها به تخمک و اینکه آیا مشکلی در چسبیدن به تخمک وجود دارد، استفاده کرد.
درمان ناباروری مردان
حتی اگر علت دقیق ناباروری مشخص نباشد، پزشک ممکن است بتواند درمانها یا روشهایی را توصیه کند که منجر به لقاح شود.
در موارد ناباروری توصیه می شود که همسر زن نیز معاینه شود. ممکن است درمان های خاصی برای شریک زندگی بیمار توصیه شود.
درمان های ناباروری مردان عبارتند از:
- عمل جراحی: به عنوان مثال، واریکوسل را اغلب می توان با جراحی اصلاح کرد یا انسداد مجرای دفران را ترمیم کرد. وازکتومی های قبلی را می توان معکوس کرد. در مواردی که هیچ اسپرمی در انزال وجود ندارد، اغلب میتوان اسپرم را مستقیماً از بیضه یا اپیدیدیم با استفاده از تکنیکهایی بازیابی کرد.
- درمان عفونت ها: درمان آنتی بیوتیکی ممکن است عفونت دستگاه تناسلی را درمان کند، اما اینطور نیست که همیشه باروری را بازیابی کند.
- درمان مشکلات رابطه جنسی: دارو یا مشاوره می تواند به بهبود باروری در شرایطی مانند اختلال نعوظ یا انزال زودرس کمک کند.
- درمان های هورمونی و داروها: در مواردی که ناباروری به دلیل بالا یا پایین بودن برخی هورمون ها ایجاد می شود، پزشک ممکن است داروها را برای جایگزینی هورمون ها توصیه کند.
- فناوری کمک باروری (ART): درمانهای ART شامل گرفتن اسپرم از طریق انزال طبیعی یا جراحی و گرفتن از افراد اهداکننده بسته به مورد خاص و خواستههای بیمار است. سپس اسپرم به دستگاه تناسلی زن وارد می شود یا برای انجام لقاح مصنوعی استفاده می شود.
منابع

[…] ناباروری در مردان. […]